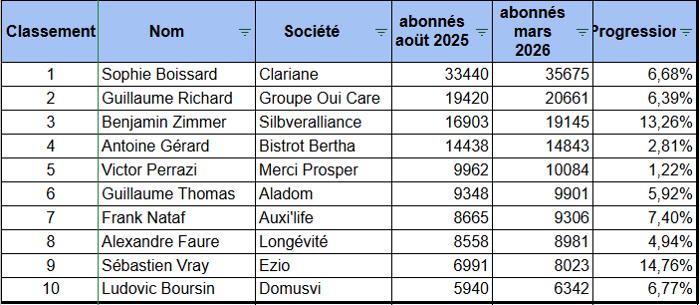
Les politiques publiques et les particuliers prônent le « vieillir à domicile », mais le système actuel est-il prêt à accompagner l’arrivée en masse des personnes en perte d’autonomie ?
Alors que les premières générations du baby-boom arrivent aux âges où la perte d’autonomie est plus fréquente, et que le défi démographique des années 2030-2040 approche à grands pas,
le pôle santé-autonomie de l’Institut des politiques publiques (IPP), avec le soutien de la Caisse Nationale de Solidarité pour l’Autonomie (CNSA), s’est penché sur l’avenir du virage domiciliaire, et ce qu’il implique. Pour ce rapport intitulé « vieillir à domicile : disparités territoriales, enjeux et perspectives », trois dimensions du maintien des personnes âgées à domicile ont été explorées :
- les trajectoires des personnes âgées en perte d’autonomie ;
- l’aide apportée par l’entourage ;
- les disparités territoriales.
Ses conclusions ne sont pas encourageantes : « Les conditions d’un virage domiciliaire réussi pour les générations vieillissantes du baby-boom ne sont, aujourd’hui encore, pas réunies. », souligne le rapport. « La réponse des politiques publiques au défi démographique des années 2030-2040 devra être d’une ampleur bien plus importante que ce qui a été fait dans la dernière décennie. »
En cause principalement : l’hétérogénéité des résidents en établissement, le manque d’aidants proches à venir, des besoins de prise en charge des personnes âgées, différents selon les départements (financeurs de l’APA), et les contraintes budgétaires qui pèsent sur eux.
Trajectoires des personnes en perte d'autonomie : une population hétérogène aux besoins importants
Aujourd’hui, près de 10 % des seniors de 75 ans ou plus vivent en établissement d’hébergement, rappelle l’étude.
Si leur proportion restait inchangée à chaque âge et degré de perte d’autonomie, il faudrait pouvoir accueillir 108 000 personnes âgées supplémentaires en établissement d’ici 2030, selon la DREES (Miron de l’Espinay et Roy, 2020).
Or, « la politique actuelle ne s’oriente pas vers le développement massif de nouvelles places en établissement ».
Comment faire dans ce cas pour accompagner une partie de ces personnes âgées à domicile ?
Et comment s’organiser pour accueillir les autres en établissement (dans un même lieu, selon les mêmes modalités), en dépit de leurs caractéristiques différentes, notamment leurs âges, toutes dimensions confondues ?
Pour répondre à ces questions, le rapport, et c’est une « première », a documenté toutes ces dimensions (limitations fonctionnelles, caractéristiques démographiques, diplômes, revenus, protection juridique).
Jeunes résidents en Ehpad : une accumulation de difficultés
Les personnes de moins de 75 ans vivant en Ehpad sont des personnes qui ne peuvent vivre à domicile pour plusieurs raisons :
- Elles ont des limitations particulièrement importantes pour leur âge : ce sont des personnes handicapées vieillissantes, aux besoins d’aide assez importants, ou des personnes présentant des troubles psychiques.
- Les deux tiers sont sous protection juridique en établissement.
- Par ailleurs, ce sont des personnes plus isolées que la moyenne : 17 % (contre 7 % à domicile) sont célibataires (plus encore que divorcés, veufs, ou mariés), et sans enfant.
Voir aussi l’article d’Aladom : Jeunes seniors : les résidents en Ehpad beaucoup plus isolés et en difficulté que les personnes à domicile
Quant aux résidents les plus âgés, ils ont bien plus de limitations cognitives que les personnes qui vivent à domicile.
Pour toutes ces raisons, « les conditions économiques et sociales du soutien à leur autonomie à domicile doivent donc être anticipées », préconise le rapport.
« Elles impliquent en particulier l’existence et la viabilité économique d’un important secteur de l’aide à domicile, entendue au sens large ».
Ceci implique des aides à domicile aux personnes âgées, des livraisons de repas, des auxiliaires de vie pour la toilette, disponibles sur Aladom, la plateforme de mise en relation dans le secteur de l’aide à la personne.
Cela concerne aussi une prise en charge sanitaire à domicile, qui correspondrait aux tâches assurées aujourd’hui par le personnel médical et paramédical des Ehpad.
« Vieillir à domicile plutôt qu’en établissement nécessiterait des aides bien plus importantes et diverses que celles fournies actuellement aux personnes vivant à domicile. »
Actuellement, les personnes vivant en Ehpad sont plus isolées que celles vivant chez elles. Un senior sur quatre en établissement n’a aucun enfant en vie, contre un sur dix à domicile, et un sur trois n’a aucun petit-enfant, contre un sur cinq à domicile.
Si, à l’avenir, plus de personnes sans enfant étaient amenées à vivre à domicile, se pose la question de leur accompagnement.
Globalement, la proportion de personnes sans enfant ni conjoint devrait augmenter parmi les hommes en perte d’autonomie (de 6 % en 2015 à 11 % en 2040), et diminuer puis se stabiliser chez les femmes. Dès les années 2030, les aidants proches viendraient donc à manquer, notamment pour les hommes âgés qui seraient de plus en plus nombreux à n’avoir ni conjoint ni enfant.
Le virage domiciliaire risque donc de faire peser une responsabilité de plus en plus importante sur un nombre réduit de personnes, d’où l’impératif de l’accompagner « d’une politique de soutien aux aidants familiaux, et d’une réflexion sur leur rôle ».
Le rapport détaille enfin les fortes disparités territoriales entre les départements, avec des taux de perte d'autonomie et d'offre en Ehpad très différents.
Sans résolution de la question budgétaire, le virage domiciliaire ne pourra réussir conclut-il, d’autant plus que les coûts de l’accompagnement des personnes âgées à domicile sont amenés à progresser avec la revalorisation des aides à domicile.
Pour aller plus loin :
Voir le rapport l'Institut des politiques publiques : Vieillir à domicile : disparités territoriales, enjeux et perspectives