Combien y a-t-il d'établissments pour personnes âgées en France ?
Selon les chiffres de la DREES, fin 2019, il y avait 10 700 structures d’hébergement pour personnes âgées qui proposaient près de 769 000 places d’accueil.
La majorité des places sont proposées en Ehpad : Les établissements d’hébergement pour personnes âgées dépendantes (Ehpad) représentent 70 % des structures d’hébergement pour personnes âgées et regroupent 79 % des places installées : 611 673 places. Ce sont les structures qui offrent la plus grande capacité moyenne d’accueil (81 places installées, en moyenne), largement devant les résidences autonomie ou les établissements d’hébergement pour personnes âgées (EHPA) qui comptent respectivement 52 et 21 places installées, en moyenne.
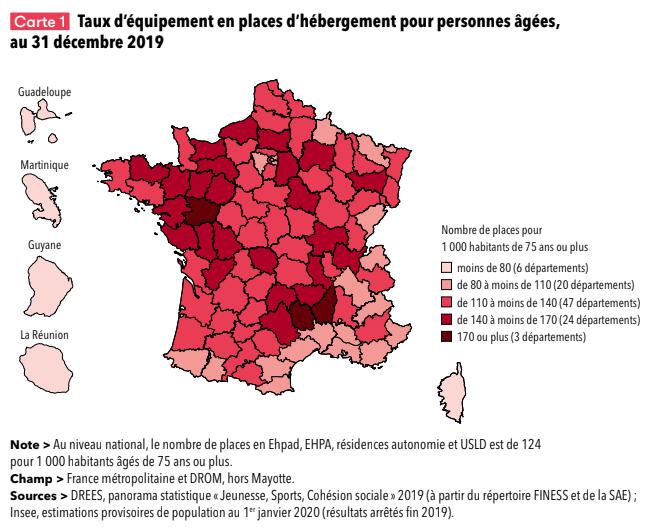
Le taux d’équipement varie selon les départements : un quart d’entre eux disposent de moins de 110 places pour 1 000 personnes âgées de 75 ans ou plus, un autre quart de plus de 140 places. Ces disparités sont géographiquement marquées.
En particulier, les départements les moins équipés sont les DROM, la Corse, et une majorité de ceux situés dans le quart sud-est de la France. À l’inverse, le quart nord-ouest regroupe une majorité de départements ayant les taux d’équipement les plus élevés.
Entre 2015 et 2019, les capacités d’accueil en résidences autonomie ont progressé de près de 10 %, soit bien davantage que l’augmentation globale de l’offre d’hébergement pour les personnes âgées (+2 %).
L’évolution de ces capacités d’accueil peut s’expliquer par la mise en application, en 2016, des mesures sur les résidences autonomie de la loi relative à l’adaptation de la société au vieillissement. Cette loi renforce leur place comme solution d’habitat intermédiaire pour personnes âgées en instaurant, notamment, le forfait autonomie leur permettant de bénéficier d’un financement spécifique pour les actions de prévention. Au cours de la même période, la population âgée de 75 ans ou plus s’est également accrue ; le taux d’équipement moyen en structure d’hébergement pour personnes âgées s’est ainsi stabilisé à 124 places pour 1 000 habitants de 75 ans ou plus. Entre 2011 et 2015, la part de la population totale résidant en institution diminue au sein de chaque classe d’âge, hormis aux âges les plus élevés.
Un développement important de l’accueil temporaire et des unités de vie spécifiques
Au 31 décembre 2015 l’hébergement permanent reste le mode d’accueil principal : 97 % des places installées en institution pour personnes âgées lui sont destinées. Toutefois, l’hébergement temporaire et l’accueil de jour tendent à se développer.
Entre 2011 et 2015, 1 830 places d’hébergement temporaire et 3 640 places d’accueil de jour (y compris dans les centres d’accueil de jour exclusifs) ont été créées. Au total, fin 2015, 12 200 places sont proposées en hébergement temporaire et 15 550 en accueil de jour.
Depuis 2011, les espaces de vie spécifiquement destinés à accueillir des résident s qui présentent des troubles du comportement se sont fortement développés. Le nombre d’Ehpad disposant d’un pôle d’accueil et de soins adaptés (Pasa) a quasiment quadruplé en quatre ans. En 2015, 20 % des Ehpad disposent d’un Pasa, soit près de 1 520 établissements. Dans le secteur public hospitalier, 26 % des établissements comportent un Pasa, contre 6 % en 2011.
Les pôles d’accueil et de soins adaptés (Pasa) et les unités d’hébergement renforcées (UHR) sont des espaces de vie aménagés au sein de la structure et destinés à accueillir dans la journée (pour les Pasa) ou jour et nuit (pour les UHR) une douzaine de résidents qui présentent des troubles du comportement. Dans les Pasa, des activités sociales et thérapeutiques sont proposées aux personnes prises en charge.
La présence d’unités d’hébergement renforcées
Les UHR en Ehpad sont moins fréquente : 3 % des structures en disposent (environ 250 structures).
Par ailleurs, fin 2015, 47 % des Ehpad déclarent disposer d’une unité spécifique pour les personnes atteintes de la maladie d’Alzheimer ou de maladies apparentées (hors UHR et Pasa).
Davantage d’habilitations partielles à l’aide sociale au détriment de l’habilitation totale
Le fonctionnement des Ehpad, signataires d’une convention tripartite avec le conseil départemental et l’agence régionale de santé, repose à ce jour sur un mode de tarification ternaire composé de tarifs pour l’hébergement, la dépendance et les soins. Les deux premiers sont acquittés par le résident dans l’établissement, mais une partie peut être prise en charge par le département (par le biais de l’allocation personnalisée d’autonomie [APA] et de l’aide sociale à l’hébergement [ASH] ou par les caisses d’allocations familiales (allocation personnalisée au logement [APL] ou allocation de logement sociale [ALS]).
Le dernier est, lui, pris en charge par l’assurance maladie. Les personnes éligibles à l’ASH doivent, pour en bénéficier, occuper une place habilitée par le conseil départemental dans un établissement d’hébergement. Dans le secteur public, une grande majorité des Ehpad sont habilités à recevoir des bénéficiaires de l’ASH sur l’ensemble de leurs places (93 %), alors que ce n’est le cas que de 4 % des Ehpad privés à but lucratif. Près de 6 Ehpad privés à but lucratif sur 10 n’ont aucune place habilitée à l’aide sociale. Dans le privé à but non lucratif,
91 % des établissements disposent de places habilitées et 3 Ehpad sur 4 sont habilités à l’aide sociale pour l’ensemble de leurs places.
En 2015, l’habilitation totale est un peu moins souvent choisie qu’en 2011 par les Ehpad (66 % contre 68 %) ; à l’inverse, la proportion d’établissements partiellement habilités a augmenté de 4 points pour atteindre 17 % des Ehpad en 2015. La hausse des habilitations partielles, au détriment des habilitations totales, concerne tous les statuts juridiques d’établissement. Elle reste toutefois moins marquée dans le public que dans le privé : 6 % des Ehpad publics sont en habilitation partielle en 2015, soit 2 points de plus qu’en 2011, tandis que 37 % des établissements privés à but lucratif ont opté pour ce type d’habilitation, contre 30 % fin 2011.
Symétriquement, le nombre d’Ehpad privés non habilités a sensiblement baissé entre 2011 et 2015.
En 2011, deux tiers des Ehpad privés à but lucratif et 1 Ehpad privé à but non lucratif sur 10 ne disposaient d’aucune place habilitée à l’aide sociale. Quatre ans plus tard, ce n’est le cas, respectivement, que de 58 % et 9 % des structures.
Au total, 510 000 places habilitées sont disponibles fin 2015 dans les divers types de structures, dont 443 000 en Ehpad (soit respectivement 68 % et 74 % du nombre total de places). Elles sont donc sensiblement plus nombreuses que les bénéficiaires de l’ASH (120 000 fin 2015).
Les différentes solutions d'hébergement pour personnes âgées
Les structures disponibles sont les suivantes :
- Établissements d’hébergement pour personnes âgées dépendantes (Ehpad) : lieux d’hébergement médicalisés et collectifs qui assurent la prise en charge globale de la personne âgée.
- Établissements d’hébergement pour personnes âgées (EHPA) : établissements collectifs non médicalisés destinés à héberger des personnes âgées disposant encore d’une bonne autonomie physique.
- Résidences autonomie (anciennement « logements-foyers ») : établissements proposant un accueil en logement regroupé aux personnes âgées, assortis d’équipements ou de services collectifs dont l’usage est facultatif.
- Établissements de soins de longue durée (USLD) : établissements rattachés à des hôpitaux qui assurent un hébergement de longue durée aux personnes âgées dépendantes dont l’état de santé nécessite des soins médicaux lourds et une surveillance médicale constante.
Des tarifs journaliers en hausse, et variant selon le statut juridique de l’Ehpad
Depuis 2011, les tarifs journaliers liés à l’hébergement ont en moyenne augmenté de 4,20 euros dans les Ehpad, passant de 55,10 à 59,30 euros TTC fin 2015, soit une augmentation de près de trois fois supérieure à celle de l’inflation observée pendant cette période (+7,6 % et +2,8 % respectivement).
Les places habilitées à l’ASH sont nettement moins coûteuses que les autres (en moyenne, 55,90 euros contre 74,20 euros fin 2015). Les tarifs des places habilitées, négociés avec le conseil départemental, varient par ailleurs nettement moins d’un établissement à l’autre que ceux des autres places. Les établissements privés à but lucratif appliquent des frais d’hébergement supérieurs à ceux en cours dans le public (en moyenne, +10 euros environ pour les places habilitées à l’aide sociale, et +23 euros pour les autres).
En moyenne, en Ehpad, le tarif dépendance est en légère augmentation depuis 2011 et s’élève à 5,50 euros par jour en 2015 pour les personnes les plus autonomes (GIR 5 à 6) et à 20,50 euros pour les personnes les plus dépendantes (GIR 1 à 2). Le tarif dépendance varie moins en fonction du statut juridique de l’établissement que les frais liés à l’hébergement. Il est cependant moins élevé dans les établissements privés à but lucratif.
Un taux d’encadrement lié au type de structure
Fin 2015, plus de 500 000 personnes travaillent dans une structure d’hébergement pour personnes âgées, pour un volume de travail correspondant à 429 800 personnes en équivalent temps plein (ETP). Depuis 2011, le nombre de personnes en fonction comme le nombre total d’ETP ont augmenté de 11 %. Les femmes représentent 87 % du personnel employé. Elles sont moins représentées parmi le personnel de direction, puisqu’elles occupent 66 % des postes de directeurs et de médecins directeurs. Elles sont majoritaires dans l’ensemble des métiers, hormis au sein du personnel médical (44 % des postes de médecin coordonnateur, de médecin généraliste ou de médecin spécialiste sont occupés par des femmes).
Le taux d’encadrement, c’est-à-dire le rapport entre le nombre d’ETP et le nombre de places installées, est en hausse depuis 2011. En quatre ans, il est passé de 54 % à 57 %. Il diffère selon le type d’institution et le profil des résidents accueillis : dans les structures accueillant les personnes les plus autonomes, les taux d’encadrement sont plus faibles. Ainsi, dans les résidences autonomie, au sein desquelles trois résidents sur quatre sont faiblement dépendants (GIR 5 et 6), le taux d’encadrement est inférieur à 15 ETP pour 100 places.
En revanche, dans les unités de soins de longue durée (USLD), structures les plus médicalisées, le nombre d’ETP dépasse, en moyenne, le nombre de places installées. Dans les Ehpad, le taux d’encadrement s’élève à 63 ETP pour 100 places installées.
Les qualifications du personnel dépendent, pour beaucoup, des caractéristiques des établissements et de leur niveau de médicalisation. Dans les USLD, le personnel paramédical ou soignant, majoritairement composé d’aides-soignants, représente
70 % des effectifs en ETP employés. Ces postes représentent également de 41 % à 56 % des emplois en Ehpad.
Des résidents de plus en plus âgés
Fin 2015, 728 000 résidents vivent en structure d’hébergement pour personnes âgées, soit 35 000 de plus qu’en 2011. La moitié d’entre eux ont plus de 87 ans et 5 mois, soit un an de plus qu’en 2011.
Les hommes vivant en institution sont plus jeunes que les femmes. En moyenne, ils ont 82 ans et 3 mois, tandis que les femmes ont 87 ans, ce qui correspond à la différence d’espérance de vie entre les femmes et les hommes. En quatre ans, la proportion de personnes âgées de 90 ans ou plus parmi les résidents en institution est passée de 29 % à 35 %.
Cette augmentation du nombre de résidents très âgés, en grande partie due à l’allongement de l’espérance de vie, est également le reflet de l’avancée en âge des générations nées dans l’entre-deux-guerres, plus nombreuses que celles nées pendant la Première Guerre mondiale.
Les caractéristiques par âge varient d’une institution à l’autre. Les Ehpad accueillent les résidents les plus âgés. La moitié des personnes accueillies dans ces établissements ont 88 ans ou plus et seuls 18 % ont moins de 80 ans, alors que les moins de 80 ans représentent un tiers des résidents accueillis en résidence autonomie et 30 % de ceux hébergés en USLD.
Les femmes en établissement plus souvent seules que les hommes
Les femmes sont plus souvent sans conjoint que les hommes : 91 % pour les premières contre 75 % pour les seconds. Les femmes sont en effet plus nombreuses à connaître le veuvage en raison de leur plus grande longévité. Par ailleurs, à domicile, elles sont davantage confrontées à la perte d’autonomie de leur conjoint que l’inverse. Par conséquent, elles se trouvent plus fréquemment aidantes que les hommes. Le décès du conjoint peut constituer l’élément déclencheur d’une entrée en institution.
Perte d’autonomie en hausse depuis 2011
Le niveau moyen de perte d’autonomie des résidents a augmenté entre 2011 et 2015. En 2011, toutes catégories de structure confondues, 81 % des résidents étaient en perte d’autonomie au sens de la grille AGGIR ; en 2015, ils sont 83 %.
La grille AGGIR (Autonomie gérontologique, groupe iso-ressources) permet de mesurer la perte d’autonomie d’une personne âgée sur une échelle allant de 1 à 6. Les personnes en perte d’autonomie classées en GIR 1 à 4 peuvent bénéficier de l’allocation personnalisée d’autonomie (APA), qui prend en charge une partie du tarif dépendance facturé aux résidents en établissement.
Les EHPAD sont les plus touchés par cette hausse : leur GIR moyen pondéré (GMP) passe ainsi de 689 en 2011 à 710 en 2015. Plus de la moitié de leurs résidents (54 %) sont très dépendants (en GIR 1 ou 2). Dans les USLD, la quasi-totalité de personnes accueillies sont dépendantes (GIR 1 à 4) et 40 % d’entre elles sont confinées au lit et souffrent d’une grave altération de leurs fonctions mentales (GIR 1).
25 % des décès annuels en France ont lieu en EHPAD
En 2015, près de 150 000 personnes accueillies en hébergement permanent en Ehpad sont décédées en 2015 (contre 125 000 en 2011).
Cela représente un quart des décès annuels en France et 82 % des sorties définitives d’Ehpad. Un quart de ces décès n’ont pas lieu dans l’établissement même mais au cours d’une hospitalisation.
En 2020, 75 % des Ehpad ont eu au moins un résident infecté par le Covid et un établissement sur cinq a connu un épisode dit « critique », au cours duquel au moins 10 résidents ou 10 % de l’ensemble des résidents sont décédés. Au total, 38 % de l’ensemble des résidents ont été contaminés et 5 % sont décédés, soit 29 300 décès.